Ein Fallbespiel aus der Kinderorthopädie - wie lautet Ihre Diagnose? Die Autoren stellen das klinische Bild, Befunde, Ursachen und Therapie einer hypophosphatämischen Rachitis dar.
Anamnese und Befund
Ein 6-jähriges Mädchen wird wegen ausgeprägter X-Bein-Fehlstellung in der kinderorthopädischen Sprechstunde vorgestellt.
Schwangerschaft und termingerechte Geburt waren unauffällig verlaufen, die Geburtsmaße lagen im Normbereich. Der postnatale Hüftultraschall zeigte keine Besonderheiten. Eine Vitamin-D-Prophylaxe wurde im ersten Lebensjahr durchgeführt. Die motorische Entwicklung verlief normal, das Mädchen kam mit 14 Monaten zum freien Laufen. Als kleines Kind sei sie wegen Gedeihstörung pädiatrisch untersucht worden – ohne pathologischen Befund.
Das Mädchen ist sportlich, spielt einmal in der Woche Tennis. Es sei kein vermehrtes Stolpern oder Hängenbleiben, keine Abnutzung der Hosen an der Knieinnenseite aufgefallen. Anamnestisch ist kein Trauma erinnerlich.
Bei der körperlichen Untersuchung des etwas adipösen Mädchens mit leicht vorgewölbtem Abdomen ist die Wirbelsäule gerade, es zeigt sich Beckengradstand, die Beinlänge ist ausgeglichen. Valgische Beinachse links mehr als rechts; links 20°, rechts 16°. Innenknöchelabstand 5 cm. Gangbild, Zehenspitzen- und Hackengang sind unauffällig, das Einbeinhüpfen gelingt problemlos. Die Kniegelenke sind beidseits medial leicht verdickt, es bestehen aber keine Ergüsse, keine Rötung, keine Überwärmung oder Schwellung. Der Bandapparat ist stabil, keine Meniskuszeichen. Knie- und Hüftgelenke sind frei beweglich. Der Thorax ist klinisch unauffällig.
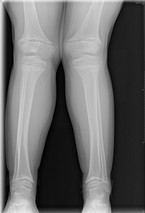
Es wird eine radiologische Ganzbeinstandaufnahme angefertigt (Abb. 1).
Das Röntgenbild zeigt becherförmig verbreiterte Metaphysen und verdickte Epiphysenfugen mit unscharfer Begrenzung. Zudem zeigt sich eine Achsabweichung im Sinne von Genua valga bds.
Bei der daraufhin veranlassten pädiatrisch-endokrinologischen Untersuchung fällt auf, dass das Mädchen mit ihrer Körperhöhe zwar zwischen 3. und 10. Perzentile, aber unterhalb ihres genetischen Zielbereiches wächst. Bei der Labordiagnostik sind die Plasmawerte für Phosphat reduziert, für Kalzium normal, für die Alkalische Phosphatase erhöht, für Parathormon normal. Im Urin zeigen sich eine normale Kalziumausscheidung und eine reduzierte Phosphatrückresorption.
Anamnese und Befund sowie radiologische und endokrinologische Zusatzuntersuchungen sprechen für eine hypophosphatämische Rachitis.
Klinisches Bild
Die klinischen Rachitiszeichen sind bei dieser Form der Rachitis meist viel diskreter als bei der Vitamin-D-Mangel-Rachitis. Im Vordergrund stehen Deformitäten der Beine und Kleinwuchs. Zudem können frühe Gedeihstörung, verzögerte Dentition und Zahnabszesse auftreten.
Radiologische Befunde
Hingegen zeigt sich radiologisch das charakteristische Bild der Rachitis. Die Epiphysenfugen sind verdickt und verbreitert und zeigen eine unscharfe Begrenzung. Die Metaphysen sind becherförmig verbreitert. Die Kortikalis der Diaphysen weist eine verminderte Röntgendichte auf. Je nach Stadium der Erkrankung kann eine Verbiegung der langen Röhrenknochen vorliegen.
Ursachen
Die häufigste Form ist eine X-chromosomal dominante hypophosphatämische Rachitis, die durch Mutationen des PHEX-Gens hervorgerufen wird und mit einer Häufigkeit von etwa 1:20.000 Neugeborenen auftritt. Mädchen sind doppelt so häufig wie Knaben betroffen. Autosomal dominante und rezessive Formen der hypophosphatämischen Rachitis sind demgegenüber viel seltener.
Therapie
Die Behandlung erfolgt mit kombinierter oraler Gabe von Phosphat und Vitamin-D-Präparaten. Regelmäßige Laborkontrollen sind erforderlich, auch um eine iatrogene Nephrokalzinose zu vermeiden. Ist die Diagnose in einer Familie etabliert, wird man bei weiteren Kindern möglichst früh, vor Beginn des Laufalters, entsprechende Diagnostik veranlassen und bei gesicherter hypophosphatämischer Rachitis mit der Behandlung beginnen, um den Deformierungen der Röhrenknochen vorzubeugen.
Verlauf bei unserer Patientin
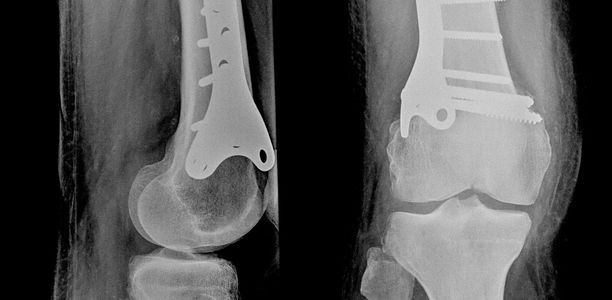
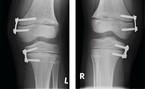
Nach Diagnose erfolgte eine den Leitlinien entsprechende Therapie. Die nächste kinderorthopädische Konsultation erfolgte ein Jahr nach Diagnosestellung. Trotz konsequenter Substitutionstherapie hatten sich die Genua valga nicht zurückgebildet, sondern noch verstärkt. Der Familie wurde eine wachstumslenkende Operation im Sinne einer medialen temporären Epiphyseodese mittels 8-Plates empfohlen, welche dann auch durchgeführt wurde (Abb. 2).
Erschienen in: Kinderärztliche Praxis, 2013; 84 (1) Seite 41-42